神経筋疾患患者における舌圧測定(2020/01)
神経筋疾患患者の誤嚥や食品窒息を予防し、長期的に栄養管理を行うためには、定期的に嚥下機能を評価する必要があります。嚥下造影検査(VF)は誤嚥や咽頭通過障害を比較的容易に発見することができますが、神経筋疾患の嚥下障害を経時的に評価するためには、VF所見をスコア化するなどの作業が必要となります。それに対し、舌圧測定器は舌挙上力を数値化することによって、口腔機能の経時的変化を簡便に捉えることができます。最大舌圧は、健常者においては加齢とともに低下すること(平均値は50歳代で40.7kPa、60歳代で37.6kPa、70歳代で31.9kPa)、要介護高齢者においては適正な食形態と関連性があることが既に報告されています。
ここで、神経筋疾患患者における食形態と舌圧の関係について調査した結果を紹介します。神経筋疾患740名(パーキンソン病関連疾患340名、脊髄小脳変性症101名、運動ニューロン疾患109名、筋ジストロフィー190名)を対象に、VF所見をもとに食事を最適な食形態に調整しました。食形態は5段階に分類しました(ゼリー食またはミキサー食、きざみとろみ食またはソフト食、全粥食または軟飯食、常食)。
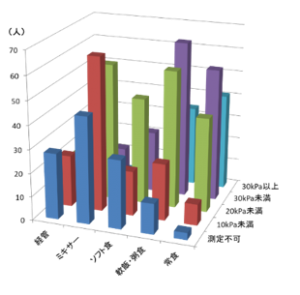
食形態が調整されるのに伴い、舌圧が低下する傾向が認められました(R=0.517, p<0.001)。舌圧が20kPa以上の患者では、常食が41.5%で、全粥食または軟飯食が36.0%でした。舌圧が10kPaから20kPaの患者では、食形態は全粥食または軟飯食が26.5%、きざみとろみ食またはソフト食が20.5%、ゼリー食またはミキサー食が26.5%に分かれました。舌圧が10kPa未満と測定不可能の患者は、主にゼリー食またはミキサー食が42.8%で、経管栄養が19.5%でした(下図)。
疾患によって舌圧と食形態レベルの分布に違いはありますが、舌圧20kPa未満の患者では食形態の調整を、舌圧が10kPa未満と測定不可能の患者ではミキサー食や経管栄養管理への調整を検討する必要があることが示唆されました。このように、嚥下機能評価に舌圧測定値を利用することで適正な食形態を選択することもできます。
BIO Clinica, 33: 51-54, 2018
福岡大学病院摂食嚥下センター 梅本丈二